Assistenza over 65
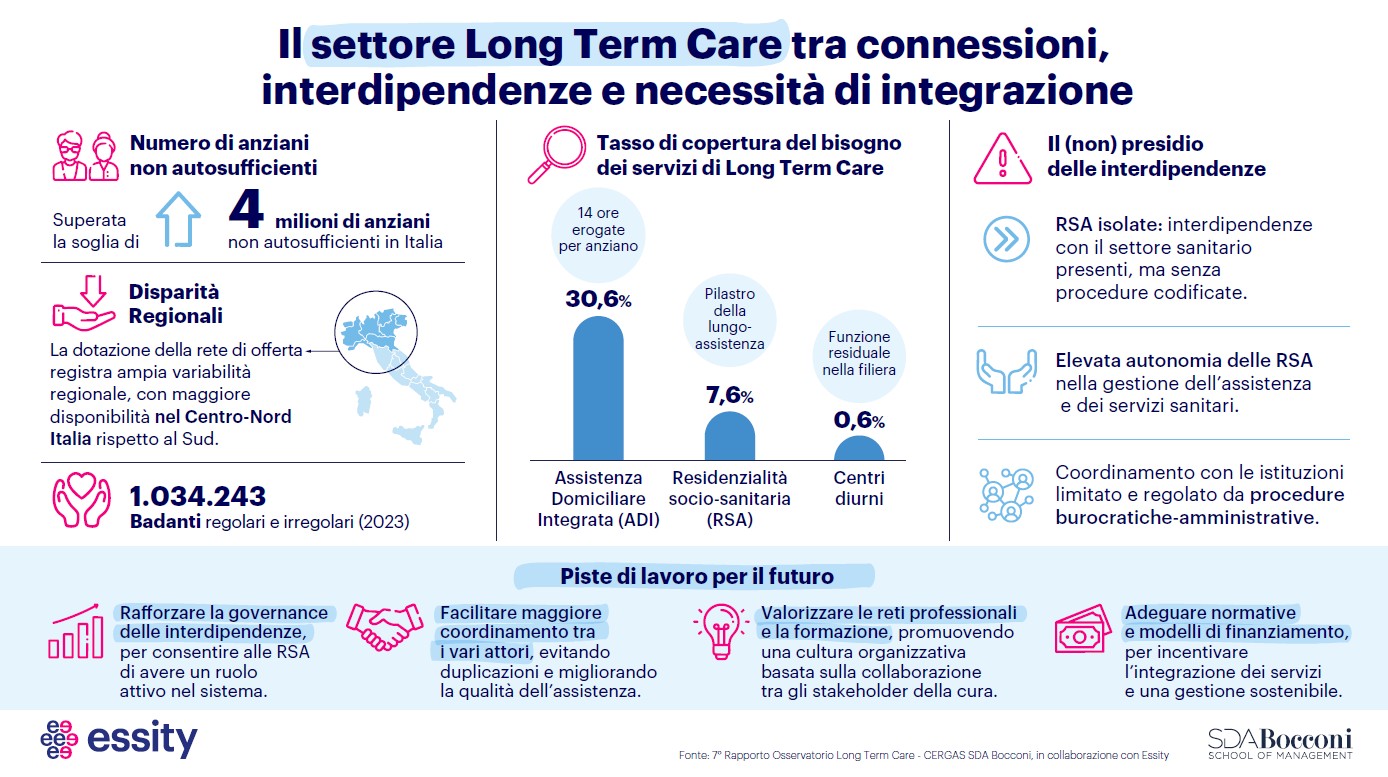
In Italia 4 milioni di anziani non autosufficienti, le Rsa coprono il 7,6% del bisogno
I dati del 7° Rapporto Osservatorio Long term care Cergas Sda Bocconi-Essity dicono che l’assistenza domiciliare integrata è il servizio più diffuso , ma raggiunge appena il 30,6% degli utenti, mentre i centri diurni sono marginali rispetto alle necessità. Occorre ripensare il sistema per innovare e ampliare i servizi
di Redazione

Nel 2023 gli anziani non autosufficienti in Italia hanno superato il tetto dei quattro milioni (+1,7% rispetto al 2021). Il trend di invecchiamento della popolazione impatta significativamente sul settore Long term care – Ltc e sta portando a un aumento crescente della domanda di servizi, a cui è necessario rispondere creando una connessione sempre più stretta tra Residenze per anziani, servizi sanitari ospedalieri e territoriali per migliorare l’efficacia e l’efficienza dei sistemi di welfare. Il 7° Rapporto Osservatorio Long term care Cergas Sda Bocconi-Essity, presentato oggi nel corso di un convegno a Milano, parte da questi dati e pone al centro il tema delle interdipendenze tra il settore dell’assistenza agli anziani e altri comparti rilevanti, con l’obiettivo di esplorare, nella prospettiva delle Residenze sociosanitarie assistenziali – Rsa, quali siano le interdipendenze più rilevanti e come vengano presidiate.
I dati che emergono mostrano uno scenario complesso e non privo di criticità: le Residenze per anziani coprono soltanto il 7,6% del bisogno degli over 65 non autosufficienti; l’assistenza domiciliare integrata – Adi si conferma il servizio più diffuso, ma raggiunge appena il 30,6% degli anziani non autosufficienti, soffrendo di una riduzione progressiva delle ore medie per utente; i centri diurni sono marginali, con una copertura insufficiente, pari allo 0,6% del bisogno; a sopperire alla carenza nell’offerta dei servizi da parte delle strutture intervengono le figure delle badanti, che nel 2023 si stima che fossero un milione 34.243 tra regolari e irregolari.
La performance dei servizi, dunque, appare carente e inadeguata rispetto alla richiesta degli anziani e delle famiglie, spesso costrette a far fronte all’emergenza in qualità di caregiver, come racconta l’ultimo numero di VITA magazine, titolato La solitudine dei caregiver: se hai un abbonamento puoi scaricare subito qui la versione digitale, oppure abbonati per scoprire il magazine e tutti gli altri contenuti dedicati.
A quanto detto si aggiunge un ulteriore aspetto critico, che riguarda le aree di interdipendenza tra Rsa e i principali attori sanitari nella presa in carico del paziente anziano. Il 7° Rapporto Ltc riporta i risultati di un sondaggio condotto su 106 residenze per anziani – ognuna delle quali gestisce in media 113 posti letto – che restituisce una fotografia degli scambi e delle connessioni tra Rsa e gli altri attori del settore. Dall’indagine emergono tre principali evidenze che raccontano alcune criticità del sistema.
Prima criticità. La valutazione del bisogno dell’anziano, necessaria per l’accesso in struttura, coinvolge principalmente tre attori: il medico di Medicina generale (67,9%), le Aziende sanitarie (67,9%), i Servizi sociali comunali (69,8%). La valutazione del bisogno è parcellizzata e non tiene conto delle caratteristiche dei servizi di cui gli anziani avrebbero bisogno. I rapporti con le strutture avvengono tramite scambi formali e amministrativi, alimentando il rischio di offrire servizi inadeguati o non coerenti con i bisogni dei singoli.
Seconda criticità. Le Residenze per anziani hanno piena autonomia nella definizione del dettaglio dell’erogazione dei servizi nel 38% dei casi. Questo fa sì che non si realizzi un’interfaccia strutturata con altri soggetti sanitari, creando inefficienze e spesso la duplicazione dei servizi. Ciò avviene anche nel caso di attivazione di servizi di urgenza, come l’accesso in pronto soccorso o il ricovero ospedaliero.
Terza criticità. Le strutture coinvolte affermano che il dialogo è più strutturato su tematiche di governo del sistema e di definizione dei budget, con una relazione strategica con le istituzioni pubbliche su temi specifici e non sul merito dei servizi. In particolare, le Rsa dialogano con: Azienda sanitaria, per verifiche sui livelli assistenziali (65%), sul profilo e le caratteristiche degli ospiti (51%) e la definizione del budget annuale (43%); Regione/Provincia autonoma, per la discussione degli standard del personale (32%) e interlocuzioni sul valore delle tariffe (43%); Servizi sociali comunali, ma solo nel 18% dei casi.
«Le Rsa sono diventate punti di riferimento per l’assistenza continuativa», hanno spiegato stamane Giovanni Fosti, Elisabetta Notarnicola ed Eleonora Perobelli, docenti e ricercatori del Cergas Sda Bocconi. «Offrono supporto fondamentale alle famiglie e al sistema sanitario, gestendo anche il fine vita, la demenza e le patologie croniche. Servono, però, approcci innovativi, nuove professionalità specializzate e un’integrazione di servizi e strutture per garantire la sostenibilità del settore Long term care nel lungo termine, anche attivando sinergie con altri comparti del sistema di welfare. Nessuna organizzazione può rispondere a queste sfide da sola».
Il Rapporto evidenzia, inoltre, come le Residenze per anziani siano ancora fortemente radicate nei servizi residenziali e con finanziamento pubblico. D’altro canto, circa il 58% del fatturato dei gestori delle strutture per anziani deriva dalla spesa privata delle famiglie, per la maggior parte (44%) dipendente dalla quota di compartecipazione ai servizi pubblici, a loro volta ampiamente finanziati dalle famiglie. Solo il 14% del fatturato delle strutture deriva da spesa completamente privata per posti in solvenza. In assenza di una crescita del settore, rispetto alla spesa pubblica e a quella privata, si intravede il rischio di un corto-circuito nella capacità dei servizi di rispondere ai bisogni delle famiglie, con le Residenze per anziani sempre più sotto pressione e con un grande freno alla spinta all’innovazione dei servizi.
«Il settore Long term care, come tutti i servizi alla persona, si fonda sulle relazioni tra diversi attori della sanità e del welfare», ha ricordato Massimo Minaudo, country manager di Essity Italia. «Il 7° Rapporto individua nelle Residenze per anziani il centro nevralgico per la valutazione dei bisogni. Ed è proprio per questo che occorre ripensare il sistema per convogliare gli investimenti nell’innovazione e nell’ampliamento dei servizi, perché riescano a rispondere ai reali bisogni dei soggetti non autosufficienti e delle loro famiglie».
Questa stasi comporta, tra le altre cose, una grande disparità qualitativa e numerica di servizi, con un evidente divario in particolare tra Nord e Sud Italia. Infine, la crescente pressione sull’Adi – sia in termini di dibattito pubblico, sia di pressione sui servizi – porta questo servizio a dover soddisfare un numero sempre maggiore di pazienti in un momento storico in cui scarseggiano i professionisti per poter operare a domicilio.

A fronte di uno scenario critico in cui si rilevano diverse inefficienze nella gestione delle interdipendenze tra strutture residenziali per anziani e altri attori della sanità e del welfare, il Rapporto riconosce alcuni casi virtuosi di innovazione: l’introduzione di un reparto di psicogeriatria negli Istituti Riuniti Airoldi e Muzzi per accogliere pazienti con patologie psichiatriche stabilizzate ma con bisogni sociosanitari cronici (in alcuni casi, l’interazione attiva con la rete di cura territoriale ha facilitato il ritorno al domicilio dei pazienti più giovani); la sperimentazione della funzione di Bed management nell’Asp Golgi Redaelli, con l’assegnazione di risorse e procedure dedicate per ottimizzare la gestione delle cure intermedie, condividendo informazioni cliniche, sociali e assistenziali con i medici di Medicina generale e gli infermieri di comunità; la creazione di una piattaforma multiservizi da parte del Gruppo Gheron per promuovere servizi flessibili e integrati (accessibili sia ai cittadini adulti, sia agli anziani del territorio), attraverso sinergie con professionisti sanitari e le altre Aziende sociosanitarie; il progetto del Gruppo Korian della Residenza per anziani come luogo di inclusione sociale e lavorativa, per favorire l’inserimento di persone con background migratorio, offrendo loro formazione e opportunità di stabilizzazione lavorativa.
Sda Bocconi School of Management è la scuola internazionale che guida la trasformazione delle persone per influenzare il futuro degli individui, delle organizzazioni e della società. L’Osservatorio Long term care del Cergas-Sda Bocconi è stato creato nel 2018 con l’obiettivo di promuovere attività ricerca e opportunità di confronto e discussione rispetto allo stato attuale e sviluppo futuro del settore Ltc in Italia. Infine, Essity è una delle aziende leader nel settore dell’igiene e della salute a livello mondiale.
Le sei edizioni precedenti del Rapporto sono disponibili cliccando qui.
Credits: foto di Pixabay (apertura) e Leish su Pexels
17 centesimi al giorno sono troppi?
Poco più di un euro a settimana, un caffè al bar o forse meno. 60 euro l’anno per tutti i contenuti di VITA, gli articoli online senza pubblicità, i magazine, le newsletter, i podcast, le infografiche e i libri digitali. Ma soprattutto per aiutarci a raccontare il sociale con sempre maggiore forza e incisività.
